Revista Canal Abierto 44 | Caso Clínico
Procedimiento endodóntico regenerativo en molar permanente joven con radiolucencia periapical: reporte de caso
Aceptado: 28-07-2021
Páginas 36-43
José Antonio Ortiz R.1,2 Brissa Itzel Jiménez V.1,2 Cynthia Mercado V.1,2 Oussama Alla1,2
1 Posgrado de Endodoncia de la Facultad de Odontología de la Universidad Autónoma del Estado de México.
2 Centro de Investigación y Estudios Avanzados en Odontología de la Universidad Autónoma del estado de México.
Resumen
La terapia endodóntica regenerativa es considerada un tratamiento alternativo para los dientes inmaduros con necrosis pulpar, el cual se basa en los principios de la medicina regenerativa y la ingeniería tisular. Ha sido definida como “los procedimientos de base biológica diseñados para reemplazar las estructuras dañadas, incluidas la dentina y las estructuras radiculares, así como las células del complejo pulpo-dentinario”. Se ha demostrado que la curación de la periodontitis apical, el desarrollo continuo del ápice radicular y el aumento del grosor de la pared del canal radicular de los dientes inmaduros con necrosis pulpar pueden ocurrir después de los procedimientos de endodoncia regenerativa. Caso: Paciente femenino de 10 años de edad referido a la clínica de posgrado de Endodoncia debido a un reciente episodio de dolor moderado en el primer molar inferior derecho (diente 4.6). La madre relató que un año atrás le realizaron una pulpotomía. El diente era sensible a la percusión vertical y horizontal y no respondió a las pruebas de sensibilidad pulpar, radiográficamente presentaba lesión periapical y estadio de Nolla 9, raíz casi completada. Tratamiento: Establecido el diagnóstico pulpar y periapical y planteadas las opciones terapéuticas, se procedió al abordaje basado en el concepto de procedimiento endodóntico regenerativo para dientes permanentes jóvenes con lesión periapical. En los hallazgos radiográficos, y a través de imágenes obtenidas de TCHC se evidenció resolución de la lesión periapical, ausencia de sintomatología y respuesta a pruebas de sensibilidad pulpar al frío con respuesta positiva a un año de seguimiento.
Palabras clave: ápice inmaduro, radiolucencia periapical, endodoncia regenerativa, hidróxido de calcio, MTA, sensibilidad pulpar.
Abstract
Regenerative endodontic therapy is considered an alternative treatment for immature teeth with pulp necrosis, which is based on the principles of regenerative medicine and tissue engineering. It has been defined as “biologically based procedures designed to replace damaged structures, including dentin and root structures, as well as cells of the pulp-dentin complex’’. It has been shown that healing of apical periodontitis, continued development of the root apex, and increased thickness of the root canal wall of immature teeth with pulpal necrosis can occur after regenerative endodontic procedures. Case: 10-year-old female patient referred to the Endodontics postgraduate clinic due to a recent episode of moderate pain in the lower right first molar (tooth 4.6). Her mother reported that a year ago she had a pulpotomy. The tooth was sensitive to vertical and horizontal percussion and did not respond to pulp sensitivity tests, radiographically it presented periapical lesion and Nolla 9 stage, root almost completed. Treatment: Once the pulp and periapical diagnosis had been established and the therapeutic options were proposed, the approach was based on the concept of a regenerative endodontic procedure for young permanent teeth with periapical lesions. In the radiographic findings and through the images obtained from CBCT, resolution of the periapical lesion, absence of symptoms and response to cold pulp sensitivity test with a positive response at one year of follow-up was evidenced.
Keywords: immature apex, periapical radiolucency, regenerative endodontics, calcium hydroxide, MTA, pulp sensitivity.
Introdución
Los enfoques tradicionales de apexificación con hidróxido de calcio y técnicas de barrera apical con Agregado de Trióxido Mineral (MTA) se han utilizado en el tratamiento de dientes inmaduros con necrosis pulpar, aunque generalmente crean una situación en la que lograr los objetivos del tratamiento de los canales radiculares de manera convencional no solo es difícil, sino que incluso cuando se alcanzan, se obtienen resultados como raíz corta, frágil y propensa a fracturas (1,2). La revascularización es un enfoque alternativo biológico para el tratamiento de dientes necróticos inmaduros. En contraste con la apexificación convencional y la formación artificial de una barrera apical, la revascularización permite la maduración de la raíz (3,4).
La terapia endodóntica regenerativa proporciona un tratamiento alternativo basado en los principios de la medicina regenerativa y la ingeniería tisular y ha sido definida como “los procedimientos de base biológica diseñados para reemplazar las estructuras dañadas, incluidas la dentina y las estructuras radiculares, así como las células del complejo pulpo-dentinario” (5). Los estudios demuestran que la curación de la periodontitis apical, el desarrollo continuo del ápice radicular y el aumento del grosor de la pared del canal radicular de los dientes inmaduros con necrosis pulpar pueden ocurrir después de los procedimientos de endodoncia regenerativa (REP) (6-9), protocolos diseñados para llevar a cabo la regeneración pulpar funcional, los cuales incluyen la revascularización, pulpotomía parcial y apexogénesis.
La endodoncia regenerativa se desarrolló a partir de los primeros experimentos sobre la importancia del coágulo sanguíneo en la terapia endodóntica (7,8), asociado al entendimiento de que la revascularización o el restablecimiento de un suministro vascular al tejido pulpar existente es esencial para la continuación del desarrollo de la raíz (9,10). Otros factores contribuyentes son las aplicaciones terapéuticas de la ingeniería tisular, campo interdisciplinario que integra los principios de la biología y la ingeniería para desarrollar sustitutos biológicos que reemplacen o regeneren células, tejidos u órganos humanos con el fin de restaurar o establecer la función normal (11). Hay tres elementos clave para la ingeniería de tejidos: células madre, andamios y factores de crecimiento (12,13).
Las células madre son células indiferenciadas que se dividen continuamente. Hay dos tipos principales: embrionarias y adultas o posnatales. Las células madre embrionarias son capaces de desarrollar más de 200 tipos de células. Por el contrario, una célula madre adulta puede dividirse y crear otra célula como ella, y también una célula más diferenciada que ella, pero la capacidad de diferenciación en otros tipos de células es limitada (14). Se han aislado varios tipos de células madre adultas de los dientes: células madre de la pulpa dental, de dientes deciduos exfoliados por humanos, del ligamento periodontal, células madre progenitoras de folículos dentales y células madre de la papila apical (15).
Los andamios brindan soporte para la organización, proliferación, diferenciación y vascularización celular. Los REP actuales han utilizado dentina, coágulo de sangre y plasma rico en plaquetas para proporcionar andamios en el canal radicular (16). También, se encuentran disponibles tipos de andamios biodegradables o permanentes hechos de materiales naturales como el empleo de colágeno, ácido hialurónico, quitosano y quitina y sintéticos como el ácido poliláctico, ácido poliglicólico, fosfato tricálcico e hidroxiapatita (17).
Los factores de crecimiento son proteínas que se unen a receptores en la célula y actúan como señales para inducir la proliferación y / o diferenciación celular (18). Ejemplos de factores de crecimiento clave en la formación de la pulpa y la dentina incluyen la proteína morfogenética ósea, el factor de crecimiento transformante-beta y el factor de crecimiento fibroblástico (19). Los REP actuales tienen como objetivo utilizar los factores de crecimiento que se encuentran en las plaquetas y la dentina. Estudios recientes han demostrado que la dentina contiene una serie de moléculas bioactivas que, cuando se liberan, desempeñan un papel importante en los procedimientos regenerativos (20).
La mayoría de los estudios de casos de revascularización han mostrado buenos resultados clínicos (ausencia de signos y síntomas, evidencia radiográfica de resolución de infecciones periapicales, desarrollo continuo de la raíz y aumento del grosor de la pared del canal) para dientes permanentes inmaduros con necrosis pulpar (21). En algunos casos se produce una respuesta positiva a las pruebas pulpares con frío y/o eléctricas y la evidencia radiográfica de curación apical suele preceder a la continuación del desarrollo radicular (22).
Para el tratamiento de estos casos se han utilizado una serie de protocolos clínicos, con diversos irrigantes, medicamentos, procedimientos clínicos y tiempos de seguimiento. Aún faltan los criterios para una revascularización predecible (23).
Este artículo describe un caso de un procedimiento endodóntico regenerativo en un primer molar inferior derecho con estadio de Nolla 9 y lesión periapical, empleando hidróxido de calcio para la desinfección de la necrosis pulpar y coágulo sanguíneo como andamio con seguimiento a 1 año.
Presentación del Caso Clínico
Paciente femenino de 10 años de edad referido a la clínica de posgrado de Endodoncia de la Universidad Autónoma del Estado de México debido a un reciente episodio de dolor moderado en el primer molar inferior derecho (diente 4.6). La madre relató que un año atrás le realizaron una pulpotomía. Clínicamente presentaba fractura del material de obturación (fig. 1). El diente presentaba sensibilidad a la percusión vertical y horizontal y no respondió a las pruebas de sensibilidad pulpar. La movilidad dentaria estaba dentro de los límites normales.
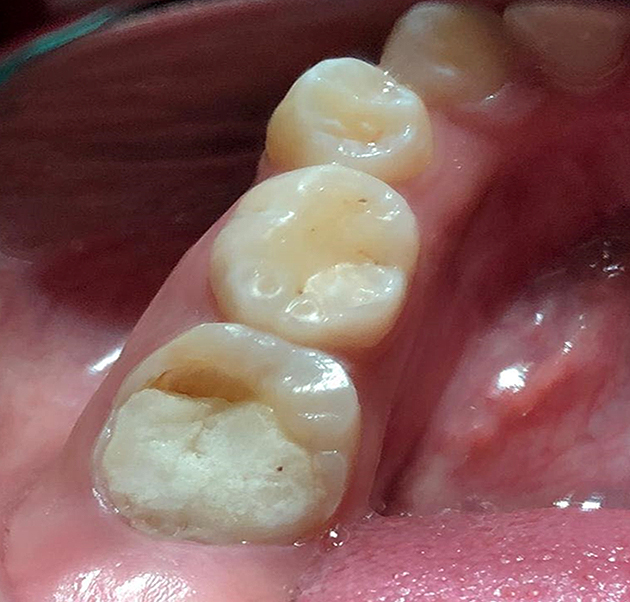
Figura 1. Imagen clínica inicial diente 4.6
En el examen radiográfico, se detectó una zona radiopaca en la corona del diente abarcando la cámara pulpar (pulpotomía) y una zona radiolúcida en apical (fig.2). El grado de cierre apical de acuerdo a la clasificación de Nolla correspondía al tipo 9, raíz casi completada. El examen extraoral no reveló hallazgos significativos.
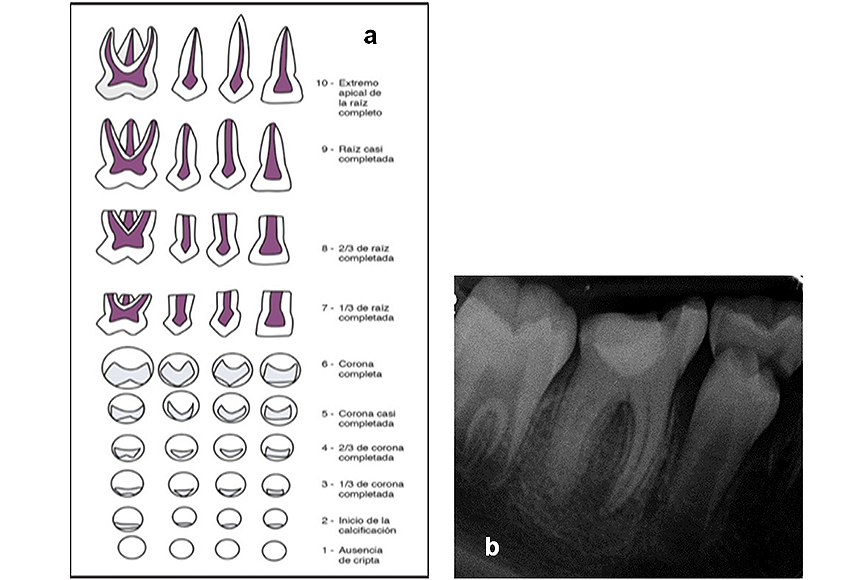
Figura 2. a). Etapas del desarrollo dentario Nolla (24), b) Radiografía periapical del diente 4.6 con raíz casi completada (Etapa 9 de Nolla).
De acuerdo a la integración de todos los datos obtenidos, el diagnóstico pulpar fue terapia previamente iniciada y el diagnóstico periapical, periodontitis apical asintomática.
Las imágenes obtenidas a través de la TCHC confirmaron la presencia de la lesión periapical y el grado casi completo de formación apical (fig. 3).
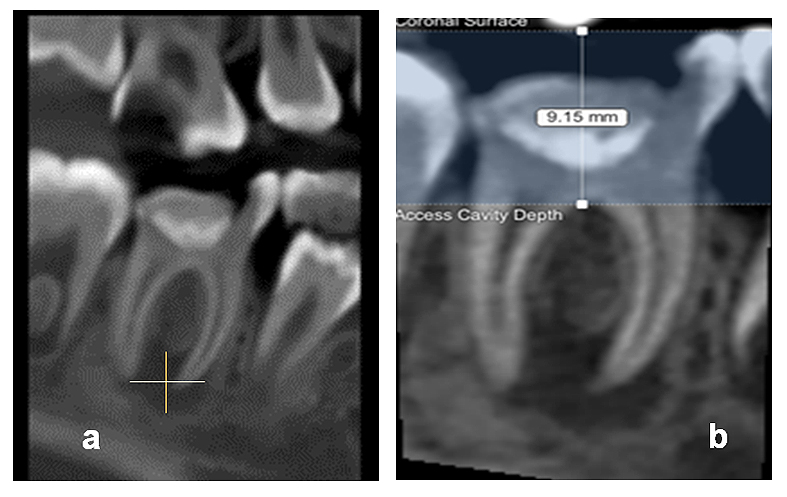
Figura 3. a). Corte tomográfico (Fov 5X5) del diente 4.6, b) Imagen analizada en software 3D Endo donde se observa la presencia de lesión periapical.
Siguiendo las consideraciones clínicas propuestas por la Asociación Americana de Endodoncia para llevar a cabo un procedimiento regenerativo (24), se procedió a realizar lo siguiente: anestesia local por infiltración con 1.8 ml de articaína al 4% con epinefrina 1:100 000 (Zeyco, México), aislamiento absoluto con dique de hule, retiro del material de obturación utilizando ultrasonido (Varios 370, NSK) ya que la cavidad de acceso prácticamente estaba conformada (fig.4 a y b).
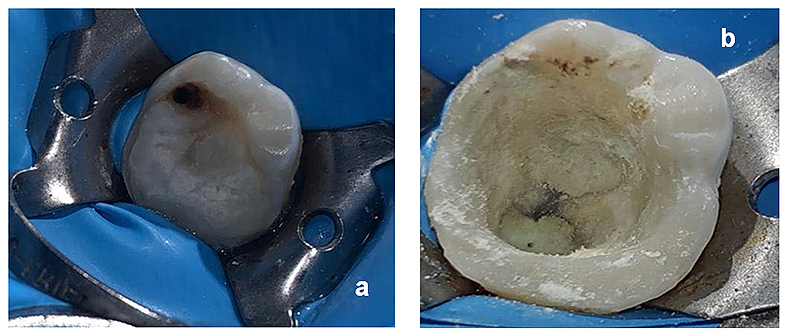
Figura 4. a) Aislamiento absoluto del diente 4.6, b) Retiro del material de obturación en cámara pulpar.
Los canales radiculares fueron negociados con una lima k #10 (Dentsply-Sirona Endodontics) y su posterior toma de longitud de trabajo con un localizador de foramen apical (Propex Pixi; Dentsply-Sirona Endodontics), la cual fue confirmada a través de una radiografía digital (Fig. 5).
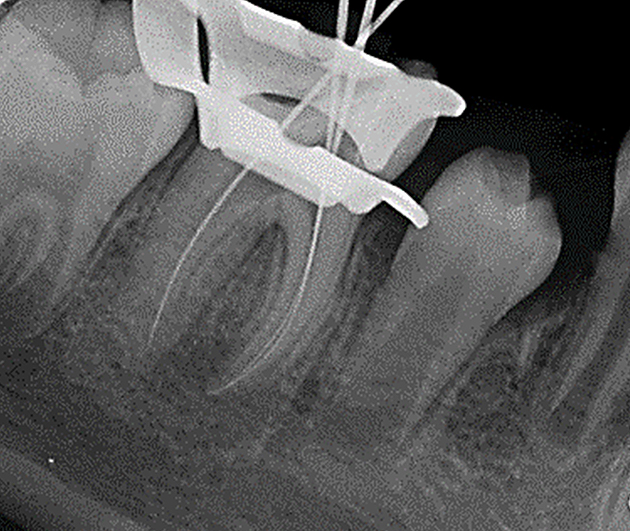
Figura 5. Confirmación de longitud de trabajo con radiografía periapical.
La preparación biomecánica consistió en la utilización de irrigación abundante y suave con NaOCl al 1.5% (20mm/canal, 5 min) e irrigación con EDTA al 17% (20ml/canal, 5 min) con la aguja de irrigación colocada aproximadamente a 1 mm del foramen apical para minimizar la citotoxicidad hacia las células madre en los tejidos periapicales, todo ello activado ultrasónicamente. Se aspiró con capillary tips (Ultradent Product Inc., Vamasa, USA) y con puntas de papel fueron secados los canales radiculares para colocar medicación intracanal con un material a base de hidróxido de calcio: UltraCal XS (Ultradent Product Inc., Vamasa, USA) durante 3 semanas y sellado temporal de la cavidad de acceso con teflón y Cavit TM G (3M Espe, Germany).
Después de evaluar la respuesta al tratamiento inicial y en ausencia de signos y síntomas de infección persistente, se procedió a realizar la segunda fase. Se llevó a cabo la infiltración local con mepivacaína al 3% sin vasoconstrictor (Septodont México, Guadalajara), aislamiento absoluto y retiro de la obturación temporal de cavit. El hidróxido de calcio fue removido usando agua destilada seguido de NaOCl al 1.5% (20mm/canal, 5 min) con activación ultrasónica, EDTA al 17% (20ml/canal, 5 min) e irrigación final con agua destilada (20mm/canal, 1 min). Una vez secados los canales radiculares, se procedió a inducir el sangrado llevando una lima K #25 a 2 mm más allá del foramen apical con el objetivo de que todo el conducto se llenara de sangre a nivel de la unión cemento-esmalte. Se realizó hemostasia con algodón para la formación del coágulo y se colocaron 3 mm de mineral trióxido agregado blanco (MTA, Angelus Brasil) debajo de la unión amelocementaria, sellando la cavidad de acceso con ionómero de vidrio Fuji II LC ® (GC Corporation Tokio, Japan) (Fig. 6a y b).
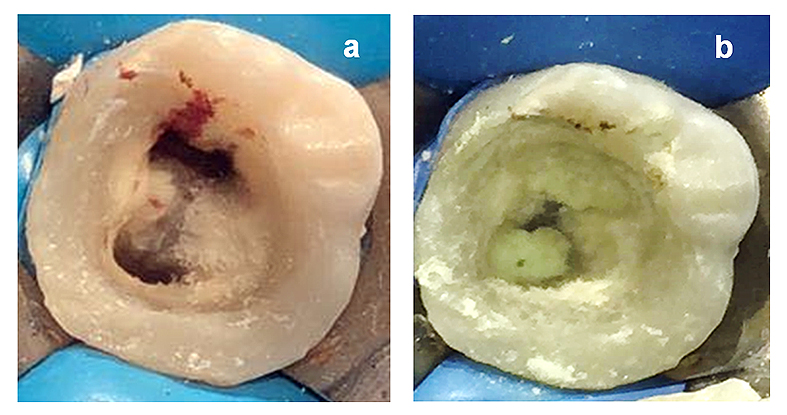
Figura 6. a). Inducción del sangrado de los canales mesiales. b). Colocación de MTA en la entrada de los canales radiculares.
Se tomaron radiografías para confirmar la colocación adecuada del MTA, observando extrusión de éste dentro del canal mesiobucal (Fig.7).
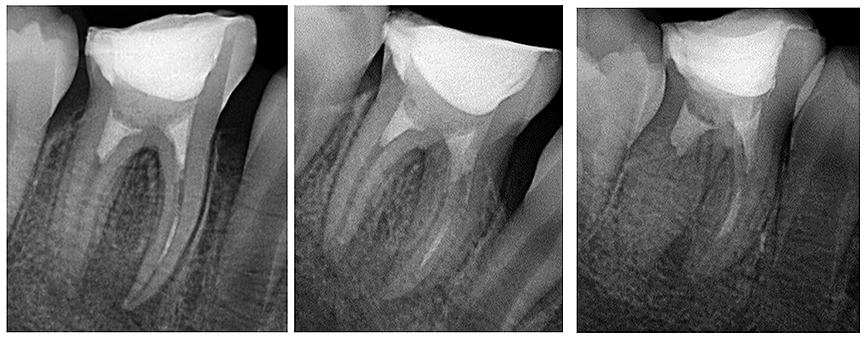
Figura 7. Tomas radiográficas orto, mesio y disto-radial, donde se confirma la colocación del MTA así como la extrusión del material dentro del canal mesio-bucal.
Dos semanas posteriores al tratamiento, se realizó la restauración de resina 3M™ Filtek™ Z350 XT (3M, México) (Fig. 8).
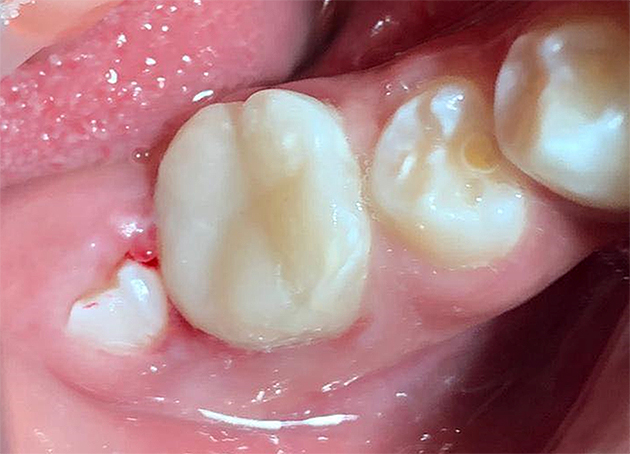
Figura 8. Restauración de composite en el diente 4.6
La paciente acudió periódicamente para su control y seguimiento. En las siguientes sesiones y después de un año, la paciente no tuvo signos o síntomas significativos. La radiolucencia periapical empezó a disminuir de tamaño a los 3 meses (Fig.9a y b).
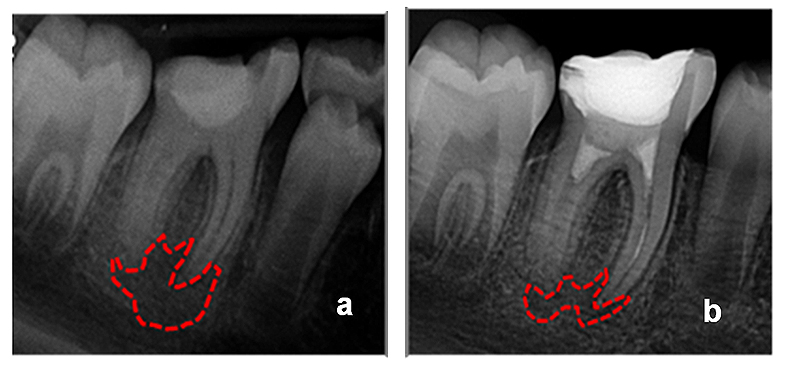
Figura 9. a) Radiografía inicial. b) Radiografía a 3 meses de seguimiento (reducción de la radiolucencia periapical).
La resolución de la radiolucencia periapical ocurrió al año de seguimiento (Fig. 10 y 11 a y b), así como también fue realizada la prueba de sensibilidad pulpar al frío (Endo Ice, Coltene Suiza) la cual dio positivo.
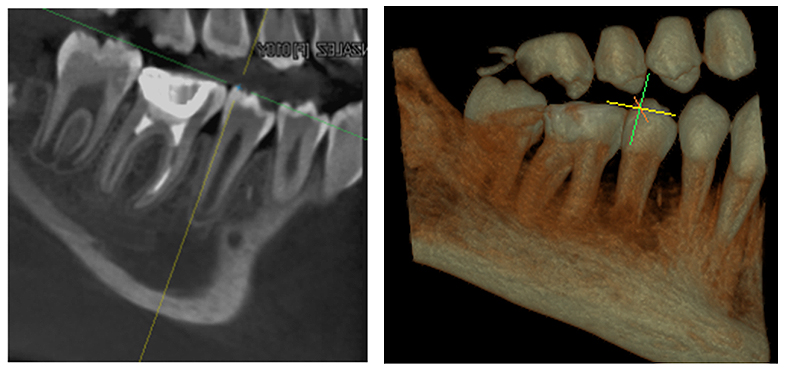
Figura 10. Tomografía computarizada de haz cónico diente 4.6 (Corte sagital tomográfico y de representación volumétrica Fov 5X5), donde se observa resolución de la lesión periapical.
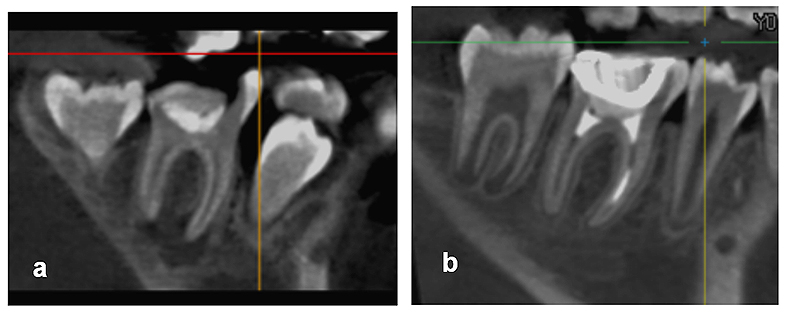
Figura 11. Comparación tomográfica en corte sagital: a) inicio del tratamiento (presencia de lesión periapical), b) 1 año posterior al tratamiento (resolución de la lesión periapical).
Discusión
La realización de tratamientos convencionales de apexificación para los dientes permanentes inmaduros necróticos han dado como resultado la interrupción del desarrollo radicular, dejando al diente con una estructura radicular frágil, una relación corona-raíz pobre, rotura periodontal y alto riesgo de fractura, comprometiendo el pronóstico a largo plazo. La tendencia hoy en día es proveer al diente de un tratamiento más benéfico.
El procedimiento de endodoncia regenerativa (REP) propone el uso de una combinación de antimicrobianos e irrigantes, sin instrumentación de las paredes del canal radicular, sangrado apical inducido para formar un coágulo de sangre y un sellado hermético para promover la curación de la periodontitis apical, sin interrumpir el desarrollo radicular (25).
La revascularización pulpar se consideró el tratamiento de elección para este diente con radiolucencia periapical, cumpliendo con el objetivo principal de los procedimientos de endodoncia regenerativa (REP): curación de la periodontitis apical, que de acuerdo con las pautas clínicas a considerar por la Asociación Americana de Endodoncia (24) es uno de los principales criterios para medir su grado de éxito, así como también la eliminación de los síntomas y la recuperación de un resultado positivo como respuesta a las pruebas de sensibilidad pulpar.
El presente reporte de caso pudo evidenciar que la lesión periapical empezó a disminuir de tamaño a los 3 meses de seguimiento obteniendo su completa resolución al año, así como también la respuesta positiva a las pruebas de sensibilidad pulpar con frío.
Existen diferentes protocolos de tratamiento para realizar los REP. Además de considerar la etiología y el diagnóstico pulpar y periapical del diente, es necesario tomar en cuenta que, durante el abordaje la instrumentación debe ser nula o mínima, ya que preparar excesivamente las paredes dentinarias comprometería la integridad de la estructura radicular y además formaría barrillo dentinario dentro los túbulos, dificultando la desinfección. Es por ello que, se sugiere al igual que en la terapia endodóntica convencional, hacer énfasis en el control microbiano a través de un adecuado protocolo de irrigación (26), siendo el hipoclorito de sodio (NaOCl) la solución irrigadora de elección, aunque algunos autores describen los posibles daños celulares que éste puede ocasionar.
Al respecto, Trevino y cols. (6) señalan un 74% de supervivencia de células madre humanas expuestas al NaOCl en concentraciones al 6%, seguido de EDTA al 17% como irrigación final; ya que éste revierte los efectos deletéreos del NaOCl, efectos que pueden ser minimizados utilizando concentraciones menores de hasta 1.5%, por lo que en el presente caso se decidió emplearlo a esa concentración activado ultrasónicamente.
En cuanto al uso de pastas poliantibióticas y al Ca(OH)2 como medicación entre citas, cabe mencionar que al momento de seleccionar el medicamento debe considerarse aquél que se utilice en concentraciones bactericidas adecuadas para proveer un tratamiento antibacteriano efectivo y que, a su vez, tenga mínimos efectos sobre la viabilidad celular, además de promover un microambiente favorable a la proliferación y diferenciación de las células madre de la papila apical (21), por lo que se decidió emplear un material a base de hidróxido de calcio: UltraCal XS como medicación intraconducto durante 3 semanas.
En relación a la matriz indicada para promover el crecimiento celular y vascular intraconducto que debe utilizarse para los REP, se decidió emplear el coágulo sanguíneo que, aunque es un buen andamio, contiene sólo un 5% de plaquetas como fuente de factores de crecimiento, 94 % de eritrocitos y 1 % de glóbulos blancos (16). A pesar de lo anterior, Lovelace y cols. (22), evaluaron la expresión de los genes CD105 y CD73 como una medida dependiente de la presencia relativa de células madre; encontrando que la expresión de dichos genes aumentó sustancial y significativamente después de la hemorragia provocada por estimulación de los tejidos perirradiculares de dientes inmaduros.
Siendo estos resultados una de las bases que sustenta el uso de la inducción al coágulo como una técnica viable y factible en la endodoncia regenerativa; ya que la disrupción mecánica de las estructuras radiculares como las papilas apicales, libera una cantidad sustancial de células madre de su nicho; por tanto, la sangre que invade el espacio del canal transporta estas células al área objetivo. Además, se hace referencia a que la liberación de células madre mesenquimales podría inducirse sin equipos y condiciones clínicas especiales, simplemente a través de la inducción de la hemorragia que adicionalmente permite el uso de células autólogas, evitando así cualquier problema asociado al rechazo inmune (25), lo que permitió considerar la técnica de elección para este tipo de dientes permanentes inmaduros en pacientes jóvenes, considerando además que el endodoncista en ocasiones se enfrenta a algunos desafíos, como el manejo de conducta y las características anatómicas del diente.
Diversos materiales se han empleado como barrera cervical; el más conocido y utilizado por sus propiedades impermeables y excelente biocompatibilidad es el MTA, convirtiéndolo en el material de elección para la protección del coágulo (26), por estas razones se optó como material de barrera cervical en el presente caso.
Para la evaluación de los resultados, las imágenes radiográficas nos permitieron observar la reducción de la lesión periapical a los 3 meses de haber iniciado los REP. A su vez, se indicó TCHC para confirmar la presencia de la lesión y al año de seguimiento para corroborar su completa resolución.
Conclusión
El presente reporte de caso cumplió con el objetivo principal de los Procedimientos de Endodoncia Regenerativa: curación de la periodontitis apical al cabo de 1 año de seguimiento, sin interrupción del desarrollo radicular y la obtención de respuesta positiva a las pruebas de sensibilidad pulpar al frío, a pesar de la extrusión de MTA dentro del canal radicular, promoviendo con esto la supervivencia y función del diente en boca.
Referencias Bibliográficas
1. Lin J, Zeng Q, Wei X et al. Regenerative endodontics versus apexification in immature permanent teeth with apical periodontitis: a prospective randomized controlled study. J Endod. 2017; Nov; 43(11):1821–1827.
2. Silujjai J, Linsuwanont P. Treatment outcomes of apexification or revascularization in nonvital immature permanent teeth: a retrospective study. Journal of Endodontics. 2017; 43(2):238–45.
3. Linsuwanont P, Sinpitaksakul P, Lertsakchai T. Evaluation of root maturation after revitalization in immature permanent teeth with nonvital pulps by cone beam computed tomography and conventional radiographs. Int Endod J. 2017; 50(9):836–46
4. Kahler B, Rossi-Fedele G, Chugal N, Lin LM. An evidence-based review of the efficacy of treatment approaches for immature permanent teeth with pulp necrosis. J Endod 2017; 43(7):1052-1057.
5. C Brizuela, G Meza, et al. Cell-Based Regenerative Endodontics for Treatment of Periapical Lesions: A Randomized, Controlled Phase I/II Clinical Trial. J Dent Res. 2020 May; 99(5):523-529.
6. Arslan H, Ahmed HM, Şahin Y, et al. Regenerative endodontic procedures in necrotic mature teeth with periapical radiolucencies: a preliminary randomized clinical study. J Endod. 2019; 45(7):863–72 7. JE, Demarco FF. A scoping review of root canal revascularization: relevant aspects for clinical success and tissue formation. Int Endod J. 2017; 50(9):860– 74.
8. Tong HJ, Rajan S, Bhuujel N et al. Regenerative endodontic therapy in the management of nonvital immature permanent teeth: a systematic review – outcome evaluation and meta-analysis. J Endod. 2017; 43(9):1453–64.
9. Chaniotis A. Treatment options for failing regenerative endodontic procedures: report of 3 cases. J Endod. 2017; 43(9):1472–8.
10. Diogenes A, Ruparel NB. Regenerative endodontic procedures: clinical outcomes. Dent Clin North Am. 2017; 61(1):111–125.
11. Lin NM, Kim SG, Martin G, Kahler B. Continued root maturation despite persistent apical periodontitis of immature permanent teeth after failed regenerative endodontic therapy. Aust Endod J. 2018; 44(3):292-299
12. Kim SG. Biological molecules for the regeneration of the pulpdentin complex. Dent Clin North Am. 2017; 61(1):127–141.
13. Nakashima M, Iohara K, Murakami M et al. Pulp regeneration by transplantation of dental pulp stem cells in pulpitis: a pilot clinical study. Stem Cell Research Ther. 2017; Mar 9; 8(1):61.
14. Jung C, Kim S, Sun T, Cho YB, Song M. Pulp-dentin regeneration: current approaches and challenges. J Tissue Eng. 2019; 10:2041731418819263.
15. Zhang X, Li H, Sun J et al. Cell-derived micro-environment helps dental pulp stem cells promote dental pulp regeneration. Cell Proliferation. 2017; 50(19): e12361.
16. Zhou R, Wang Y, Chen Y et al. Radiographic, histologic, and biomechnical evaluation of combined application of platelet-rich fibrin with blood clot in regenerative endodontics. J Endod. 2017; 43(12):2034–2040.
17. Ataie M, Shabani I, Seyedjafari E. Surface mineralized hybrid nanofibrous scaffolds based on poly (l-lactide) and alginate enhances osteogenic differentiation of stem cells. J Biomed Mater Res A. 2019; 107(3):586-596.
18. Kim SG, Malek M, Sigurdsson A, Lin LM, Kahler B. Regenerative endodontics: a comprehensive review. Int Endod J. 2018; 51(12):1367- 1388.
19. Wang F, Jiang Y, Huang X et al. Pro-inflammatory cytokines TNF- a attenuates BMP9-induced osteo/odontoblasts differentiation of the stem cells of dental apical papilla. Cellular Physiology and Biochemistry. 2017; 41(5):1725–1735.
20. Bakhtiar H, Esmaeili S, Fakhr Tabatabayi S, Ellini MR, Nekoofar MH, Dummer PM. Second generation platelet concentrate (plateletrich fibrin) as a scaffold in regenerative endodontics: a case series. J Endod. 2017; 43(3):401–408.
21. Chrepa V, Pitcher B, Henry MA, Diogenes A. Survival of the apical papilla and its resident stem cells in a case of advanced pulp necrosis and apical periodontitis. J Endod. 2017; 43(4):561–567.
22. Granz CL, Gorji A. Dental Stem Cells: the role of biomaterials and scaffolds in developing novel therapeutic strategies. World J Stem Cells. 2020; 12(9): 897-921.
23. Fang Y, Wang X, Zhu J, et al. Influence of Apical diameter on the outcome of regenerative endodontic treatment in teeth with pulp necrosis: a review. J Endod. 2018; 44(3):414-431.
24. American Association of Endodontists. AAE Position Statement, Scope of Endodontics: Regenerative Endodontics. Available online: http://www.aae.org/uploadedfiles/clinical_resources/guidelines_ and_position_statements/scopeofendo_regendo.pdf (accessed on 13 December 2018).
25. Kharchi, AS., Tagiyeva –Milne, N., Kanagasingam, S. Regenerative Endodontic Procedures, Disinfectants and Outcomes: A Systematic Review. Prim Dent J. 2020; 9(4):65-84.
26. Torabinejad M, Nosrat A, Verma P, Udochukwu O. Regegerative endodontic treatment or mineral trioxide aggregate apical plug in teeth with necrotic pulps and open apices: a systematic review and meta-analysis. J Endod. 2017; 43(11):1806–20.







